
Glycopeptides, lipo(glyco)peptides, oxazolidinones : indications, prescription, surveillance
I. Indications
Les glycopeptides IV (vancomycine=V, teicoplanine=T) sont prescrits lors de:
- Infections à staphylocoques doré ou à coagulase négative résistants à la méticilline ;
- Infections à entérocoques résistants à l’amoxicilline ;
- Traitement empiriques d’infections suspectées à bactéries à Gram positif (infection liée au cathéter, …) ;
- Infections à staphylocoque doré méti-S, streptocoque, entérocoque ou pneumocoque sensible en cas d’allergie grave et de contre-indication aux β-lactamines ;
- Chez le neutropénique fébrile, d’emblée ou secondairement, dans les cas suivants :
- suspicion d’infection sur cathéter à bactéries à Gram + (cutanée, sur KT) ;
- colonisation connue à pneumocoque résistant ou staphylocoque doré méti-R (SDMR) ;
- hémoculture positive à bactérie à Gram + ;
- choc septique ;
- utilisation de ceftazidime comme β-lactamine ET mucite ;
- infection des tissus mous non documentée
[L’adjonction systématique de vancomycine à H72 de fièvre n’est pas recommandée]
La vancomycine par voie orale est désormais le traitement de 1ère intention des infections à Clostrioides difficile (cf. chapitre correspondant).
II. Caractéristiques pharmacocinétiques et dynamiques
La demi-vie de V est de 4 à 11 heures, celle de T de 70 à 100 heures.
La fixation protéique est élevée : 30 à 65% pour V, supérieure à 90% pour T.
Elimination : 90% de V et 80% de T sont éliminés inchangés par les reins.
L’efficacité des taux obtenus au site de l’infection dépend de :
- la fixation protéique ;
- l’existence d’un abcès (pénétration faible, <5 µg/ml) ;
- l’augmentation non spécifique du trapping par les staphylocoques ;
- la CMI du germe et l’effet inoculum.
III. Toxicité ; efficacité ; intérêt des dosages
La toxicité rénale est associée à des concentrations sériques élevées ou à l’association à d’autres agents toxiques (produits de contrastes iodés, AINS, aminosides…). L’association vancomycine et Tazocilline® serait en outre plus néphrotoxique que la vancomycine seule.
La réaction cutanée à la vancomycine (« red man syndrome ») est souvent liée à une perfusion trop rapide (< 1 h) et ne contrindique en principe pas la poursuite du traitement à des débits plus lents.
Il n’y a aucune indication à effectuer un dosage au pic, pour V et T.
L’efficacité étant résiduel-dépendante, il est indiqué d’effectuer un dosage :
- Au plateau d’une perfusion continue de vancomycine.
- À la résiduelle, avant la 4ème perfusion de vancomycine en cas d’administration discontinue.
- À la résiduelle, après dose de charge, soit après 5 doses administrées à 12 h d’intervalle de téicoplanine
Les dosages sont d’autant plus indiqués qu’il existe :
- Une insuffisance rénale préexistante ou une modification de la fonction rénale,
- Une instabilité hémodynamique,
- Une association à un autre agent néphro ou ototoxique,
- Une durée de traitement prolongée,
- Une infection difficile à traiter (endocardite, médiastinite, ostéomyélite, …)
- Une résistance au traitement.
V et T sont dosés à Gustave Roussy en routine.
IV. Schémas thérapeutiques et taux attendus
La posologie est calculée en fonction du poids réel, y compris chez l’obèse.
L’administration de vancomycine par perfusion continue
n’a pas fait la preuve de sa supériorité mais pourrait être préférable à la voie discontinue en raison de la rapidité d’obtention des taux d’équilibre ; dans ce cas une dose de charge est nécessaire, immédiatement suivie de la perfusion continue. Ce mode d’administration ne se conçoit que sur cathéter central en raison d’une veinotoxicité accrue. L’administration continue est intéressante également dans les infections sur cathéter à staphylocoque à coagulase négative (ou entérocoque) lorsque le cathéter est indispensable et ne peut pas être enlevé, dans le cadre de ce que l’on dénomme volontiers « verrou continu ». L’administration discontinue reste néanmoins la règle dans les cas standards, notamment en empirique ou dans les infections non graves ou non “ difficiles à traiter ” (cf. supra). Le risque de précipitation de la vancomycine avec de nombreux produits doit en outre être pris en compte.
La prescription de teicoplanine
nécessite le dosage d’un taux résiduel après la dose de charge. Si le taux résiduel est < au taux attendu, il est nécessaire de poursuivre la charge (2 ou 3 doses supplémentaires) ou d’augmenter la dose unitaire (souvent, 12 mg/kg/12 heures sont nécessaires), jusqu’à obtention d’une résiduelle ad hoc.
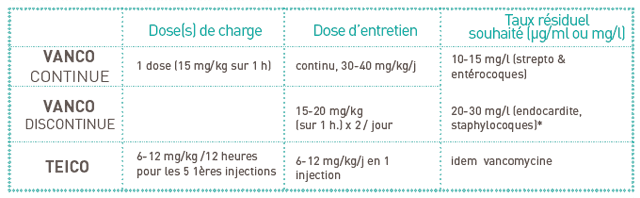
* L’objectif est d’obtenir un rapport concentration sérique/CMI du germe > 10 ; un taux résiduel < 10 mg/l augmente le risque d’émergence de résistance aux glycopeptides chez S. aureus ; dans certaines situations comme les infections osseuses à staphylocoque doré méti-R, l’obtention de taux plus élevés peut être souhaitable, en concertation avec microbiologistes et/ou infectiologues.
V. Vancomycine ou teicoplanine ?
Le glycopeptide de référence à l’hôpital reste la vancomycine, dont l’activité est supérieure, en particulier sur certains staphylocoques à coagulase négative ou certaines souches de S.aureus intermédiaires aux glycopeptides (GISA).
Les avantages de la teicoplanine sont la possibilité d’administration unique journalière (demi-vie longue), la voie IM et peut-être une moindre néphrotoxicité. La voie SC profonde peut également être proposée, en traitement de relais (sauf obésité et traitement par vasopresseurs). Son activité moindre, démontrée, sur les staphylocoques à coagulase négative très souvent en cause et son coût très supérieur à la vancomycine (qui est “ génériquée ”) doivent faire réserver la téicoplanine aux infections documentées à germes sensibles chez des patients dont les capacités d’abords veineux sont insuffisantes (notamment lors du retour à domicile) et, sous surveillance, à ceux qui ont développé une réaction cutanée à la vancomycine, persistant malgré une administration en perfusion lente ou continue.
VI. Insuffisance rénale – dialyse.
Bien qu’éliminés par voie rénale, les glycopeptides sont peu ou pas dialysables.
Chez le malade insuffisant rénal ou dialysé, la dose doit être adaptée et monitorée par dosages sanguins.
VII. Lipopeptides, lipoglycopeptides, oxazolidinones
La daptomycine (Cubicin®), lipopeptide cyclique, est indiquée dans le traitement des infections de la peau et des tissus mous ou de bactériémies ou endocardites à staphylocoques, mais pas dans les pneumopathies car l’antibiotique est inactivé par le surfactant. La posologie usuelle est de 4 à 6 mg/kg, administrée en 1 injection ; elle peut être majorée à 8-10 mg/kg dans les infections graves. En cas d’insuffisance rénale sévère (clairance de la créatinine < 30 ml/mn ou hémodialyse), il faut espacer les injections toutes les 48 h. Le principal effet indésirable est la rhabdomyolyse : un traitement par statine en cours doit être interrompu et il faut doser les CPK en début de traitement puis 1 fois par semaine.
Trois lipoglycopeptides (oritavancine, télavancine et dalbavancine) ont l’AMM dans les infections de la peau et des tissus mous, et (télavancine uniquement) dans les pneumonies nosocomiales. Ces antibiotiques ne sont pas référencés à Gustave Roussy.
Le linézolide (Zyvoxid®) est une oxazolidilone, antibiotique actif sur les bactéries aérobies à Gram positif, notamment les staphylocoques méti-R (y compris I ou R aux glycopeptides), les pneumocoques résistants à la pénicilline et les entérocoques résistants aux glycopeptides. Le Zyvoxid® a l’AMM dans le traitement des pneumonies nosocomiales et les infections de la peau et des tissus mous. Le linézolide ne doit pas être utilisé dans le traitement des bactériémies en raison de taux sériques insuffisants. La posologie usuelle est de 600 mg x 2 IV ou PO. La durée de prescription ne doit pas, en pratique, dépasser 10 à 14 jours en raison du risque de myélotoxicité (anémie, thrombopénie, leucopénie), d’acidose lactique et de neuropathie périphérique ou optique. Le tédizolide (Sivextro®) ne présenterait pas de risque de neurotoxicité ou d’acidose lactique. ll n’y a pas d’adaptation posologique chez l’insuffisant rénal ou hépatique.
---------------------------------------------- Référence :Collège des Universitaires de Maladies Infectieuses et Tropicales. Glypopeptides et lipoglycopeptides ; lipopeptides ; oxazolidinones. In E.PILLY 27e Edition : ALINEA Plus Ed ; 2020 : pp 65-71
Mise à jour Mai 2021