
Analgésie postopératoire
I. Evaluation de la douleur
Son mécanisme : une douleur nociceptive (càd générale). Mais une composante neuropathique doit toujours être cherchée (Questionnaire DN4).
Son intensité : par Auto-évaluation (score Echelle Numérique Simple (ENS) ou score Echelle Visuelle Analogique (EVA). Si patient incapable de s'auto-évaluer, utiliser des échelles d'hétéro-évaluation (Algoplus).
ATTENTION : lors d'apparition d'une douleur malgré une technique d'analgésie loco-régionale continue, il faut penser à des urgences chirurgicales : syndrome de compartiment, douleurs ischémiques, hématome,...
II. Principes généraux du traitement
- Toujours privilégier la voie Per-Os si possible
- Pas de morphine IV (titration) en hospitalisation conventionnelle (sauf PCA).
- Les antalgiques doivent être associés (Palier 1 + Palier 2 ou Palier 1 + Palier 3).
- Eviter association Palier 2 + Palier 3 (car non intéressante, sauf cas particuliers).
- Conserver le traitement habituel du patient douloureux chronique et ajouter des interdoses des morphiniques à libération immédiate (si patient sous Skenan LP ou Oxycontin LP, il faut les maintenir, et ajouter des interdoses Actiskénan ou Oxynorm, respectivement si besoin).
- Cas des douleurs neuropathiques : les douleurs neuropathiques répondent peu à la morphine (intérêt de traiter une douleur neuropathique par Tramadol, Oxynorm, Prégabaline ou Lyrica, et Kétamine).
III. Les antalgiques mineurs (Palier 1 + Palier 2)
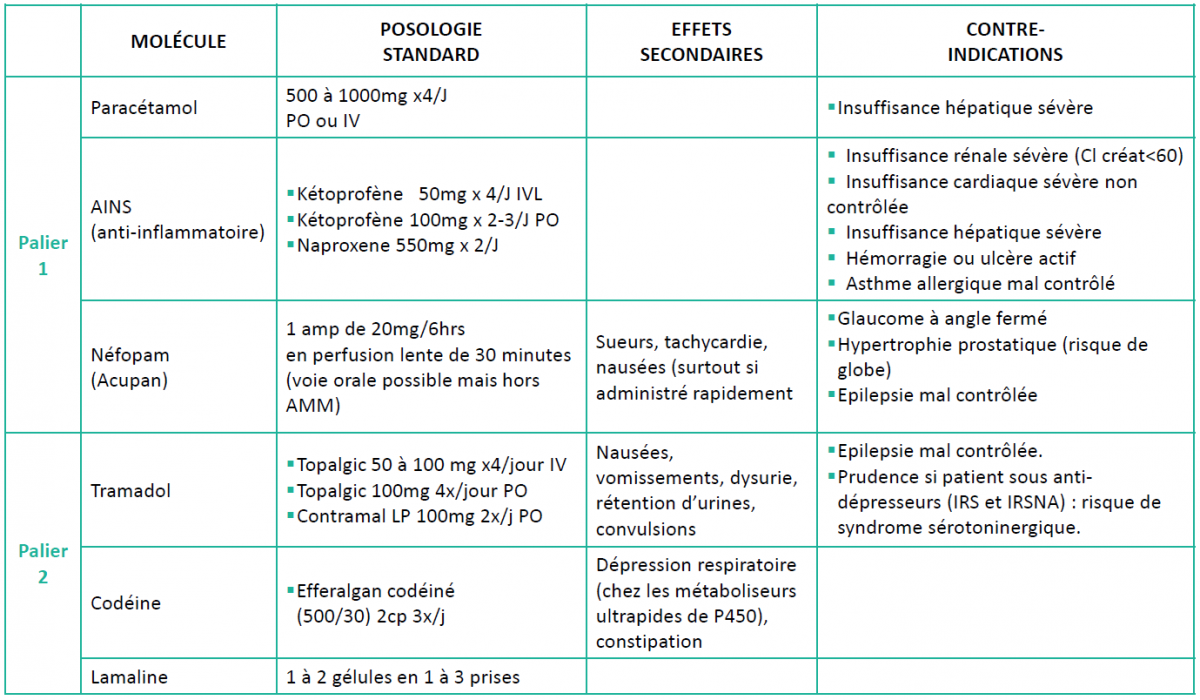
- ATTENTION aux formes "cachées" de Paracétamol pour éviter le surdosage, par exemple la Lamaline est une association d'opium, paracétamol et caféine.
- Si prescription d'AINS, associer un IPP (protection gastrique) si ATCD d'ulcère ou si >65 ans.
- Ne pas associer des antalgiques de palier 2 aux antalgiques de palier 3.
IV. Morphiniques (Palier 3)
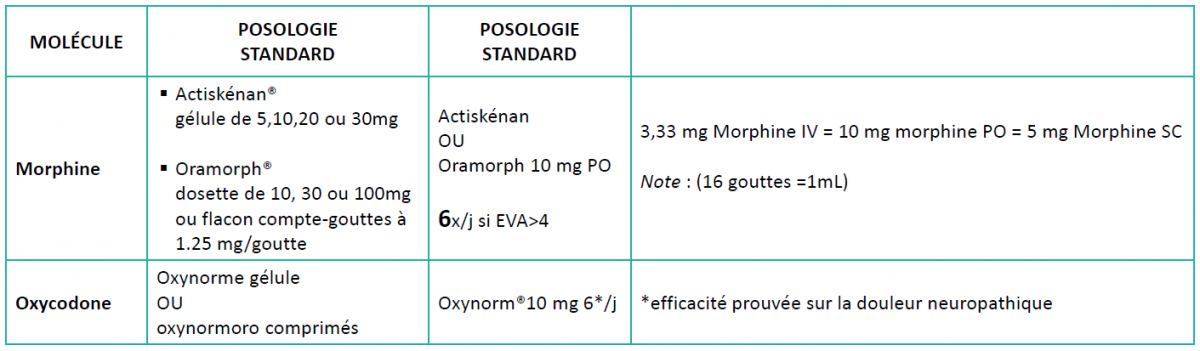
- Si intolérance à la morphine, choisir une autre molécule (par exemple oxycodone).
- Intervalle des prises : 4h sauf insuffisance rénale (espacer les doses).
- Diminuer les doses si insuffisance rénale, insuffisance hépatique et sujet âgé (par exemple : Si insuffisance rénale, on diminue la dose, par exemple : prescrire Oramorph 5mg PO 4x/j si EVA>4)
- Les gélules (actiskénan, oxynorm) sont ouvrables pour faciliter les prises ou passer par sonde. Par contre, ne pas écraser les comprimés (oxynormoro) pour les passer dans la sonde.
- Prévention systématique de la constipation (macrogol = Forlax ® 1 à 2 sachets le matin) et les nausées.
- Effets secondaires : prurit, NVPO, dépression respiratoire, globe vésical, constipation.
- En post-op, les formes LP (Libération Prolongée) sont réservées aux patients qui l’ont dans leur traitement de fond en pré-op (skénan LP et oxcontin LP)
Morphine SC post op
- Sujet jeune pas de comorbidités majeures : 1mg/kg/jour en 6 injections sous cut (max 60 mg/ jour)
- Sujet âgé, comorbidités majeures, insuffisance rénale : 5mgx4 à 6/ jour SC
PCA Morphine post-op
- Concentration 1mg/ml, Bolus 1 mg. Période réfractaire 5 min
- Pas de débit continu (sauf si patient non-naïf à la morphine avec des douleurs chroniques)
Surdosage morphinique
- Somnolence, bradypnée, sueurs, cyanose, dépression respiratoire = Appel Réa.
- Narcan à diluer : 1 ampoule de 0,4 mg dans 9 mL de sérum physiologique (dilution finale 0,04mg/ml)
- Puis titration 1 ml/ml jusque récupération FR correcte.
V. Surveillance péridurale thoracique ou lombaire
- Prescriptions « standard » en PCEA* :
- Ropivacaïne 0,2% : 5 ml/h soit 10 mg/h, Bolus 3 ml soit 6 mg, PR 20 minutes
- Morphine 25 µg/ml : 5 ml/h soit 125 % µg/h, bolus 3 ml soit 75 µg, PR 20 minutes
- Eviter anticoagulation curative en cas de présence d'un cathéter péridural*
- Ablation à J3 si* :
- Plaquettes > 100 000/mm3 et TP > 60%
- 12 h après injection de Lovenox (en dose prophylactique), prochaine injection de Lovenox (en dose prophylactique) 12 heures après
- 6h après injection de Calciparine SC.
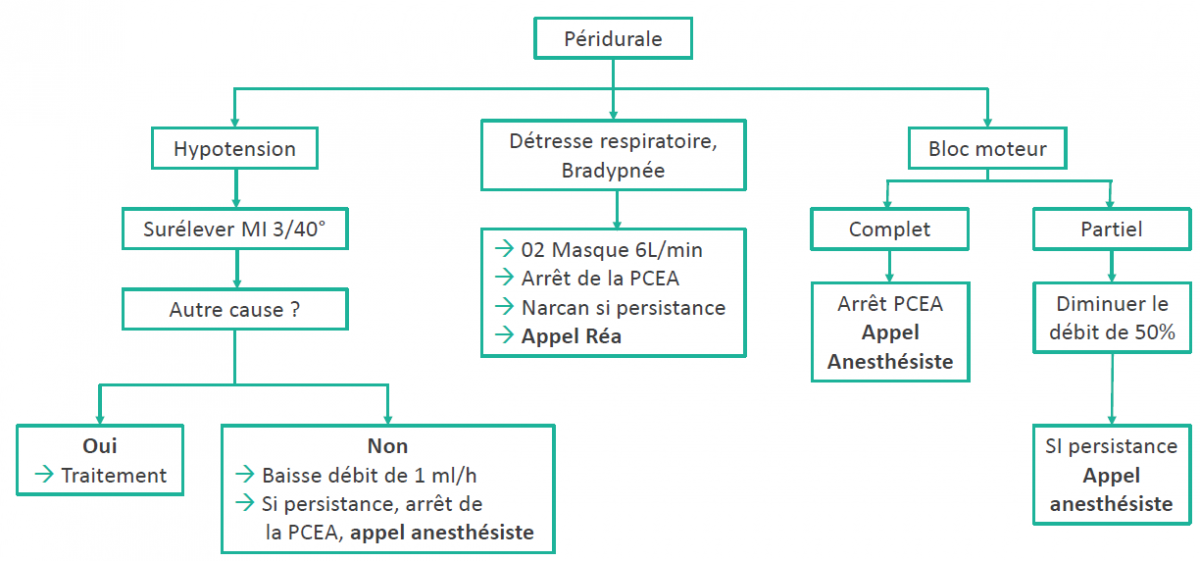
* Conseils et demandes urgentes
- Médecine anesthésiste et interne USCC pour les douleurs survenues dans les 48h post-op et pour les questions concernant les techniques d'anesthésie loco-régionale, notamment.
- Conseil analgésie (unité douleur chronique) : Tél. 2 2890 de 9h à 18h
- Consultaton douleur (CETD) : faxer la demande spécifique au 2 6133
----------------------------
L. Bordenave, S. Suria, Anesthésie, Gustave Roussy, mise à jour octobre 2019