Rhumato. Syndrome grippal réactionnel aux immunothérapies
Fréquence rapportée
Ipilimumab : fréquent (≥1/100 à <1/10)
Pembrolizumab : fréquent (≥1/100 à <1/10)
Symptômes
Symptômes d’appel caractéristiques
Syndrome grippal : asthénie, anorexie, arthro-myalgies, céphalées
+/- T°C > 38°C à 2 reprises ou > 38,3°C
Signes cliniques à rechercher
Il s’agit d’un diagnostic d’élimination +++
Il convient d’éliminer :
- une infection : rechercher point d’appel infectieux :
- chambre implantable/cathéter : inflammatoire/douloureux
- respiratoires : toux, dyspnée, expectorations
- urinaires : brûlures mictionnelles
- cutanés : érysipèle, cellulite
- ORL/dentaire
- digestifs : diarrhée, douleur biliaire +ictère
- neurologiques : syndrome méningé, purpura
- articulaire : gonflement douloureux
- une thrombose : phlébite, embolie pulmonaire
Signes de gravité
- Fièvre ≥ 39°C ou persistant > 48h, frissons, sueurs
- Retentissement sur les activités quotidiennes
- Terrain à risque de décompenser
- Signes de sepsis grave avec défaillance :
- neurologique : confusion, ralentissement psychomoteur
- cardiorespiratoire : dyspnée, insuffisance respiratoire aigüe, polypnée, marbrures, hypotension artérielle
- rénale : aligo/anurie
Recherche antécédents
- Fièvre ou syndrome grippal récurrents à chaque injection immunothérapie
- Infections récentes, résultats bactériologiques antérieurs
- Antibiothérapies récentes
- Notion de contage, voyage
Diagnostics différentiels
Diagnostics différentiels fréquents en oncologie
- Sepsis : infection du cathéter, pneumopathie, infection urinaire, angiocholite, érysipèle, foyer infectieux profond
- Thrombose veineuse profonde, phlébite superficielle
- Fièvre spécifique tumorale (diagnostic d’élimination)
Autres diagnostics différentiels dysimmunitaires à évoquer
- Colite dysimmunitaire
- Hyperthyroïdie dysimmunitaire
- Thrombose (SAPL)
- Maladie systémique induite
Autres diagnostics différentiels à évoquer
- Virales (contage, contexte saisonnier)
- Vasculaire : maladie thromboembolique veineuse, infarctus du myocarde
- Hyperthyroïdie
- Syndrome post-vaccinal
Explorations complémentaires
Bilan biologique à réaliser
De manière systématique, même en l’absence de fièvre ou de point d’appel :
NFS, CRP, Hémocultures, ECBU
Sérologies infectieuses
A discuter si fièvre persistante : sérologies VIH, VHB, VHC, EBV, CMV
Bilan immunologique
Non recommandé en première intention
Explorations complémentaires
Si fièvre persistante ou signes de gravité
NFS: hyperleucocytose / neutropénie
Ionogramme sanguin (Na, K), urée, créatininémie,
TP, TCA, fibrinogène
ASAT, ALAT, GGT, PAL, bilirubine
CRP
Hémocultures si fièvre
BU/ECBU
Prélèvements selon les points d’appels infectieux : ECBC, PL, coprocultures, échographie cardiaque…
Imagerie selon les points d’appel ou le diagnostic suspecté :
Infectieux : TDM
Thrombose : doppler, angioscanner
Infarctus : ECG, troponine
Avis spécialisé
Indication d’un avis spécialisé
Uniquement si signe de gravité ou syndrome persistant
Et en l’absence d’autre étiologie évidente
Référent avis spécialisé
Si avis spécialisé nécessaire : coordonnées du référent pour les toxicités sous immunothérapies – Gustave Roussy
Avis urgent (tél) ou semi-urgent (email)
Médecins Internistes, Hôpital Bicêtre, Le Kremlin Bicêtre :
Pr. Olivier LAMBOTTE
Tel. : 01.45.21.22.05
Email : olivier.lambotte@aphp.fr
Dr. Nicolas NOEL
Tel. : 01.45.21.79.38
Email : nicolas.noel@aphp.fr
Pr. Cécile GOUJARD
Tel. : 01.45.21.23.25
Email : cecile.goujard@aphp.fr
Prise en charge
Prise en charge thérapeutique
En l’absence de signes de gravité ou de point d’appel :
Poursuite possible de l’immunothérapie
Prise en charge ambulatoire possible
Antipyrétique et antalgie par paracétamol
Ne pas introduire d’AINS, d’antibiothérapie ou de corticothérapie sans bilan préalable
Surveillance clinique rapprochée : régression des symptômes et de la fièvre sous 48h, vérifier l’absence d’apparition de points d’appel infectieux
Surveillance biologique toutes les semaines : NFS et CRP, répéter bilan infectieux si récidive épisode fébrile
La persistance, majoration ou l’apparition d’autres signes cliniques doit motiver l’hospitalisation
Evolution : Le syndrome peut récidiver après chaque injection d’immunothérapie mais doit systématiquement faire éliminer d’autres étiologies potentielles : hémocultures, ECBU, NFS, CRP
Si signes de gravité ou point d’appel :
Hospitalisation
Discuter une unité de soins intensifs (REA Téléphone DECT 2808)
Suspendre l’immunothérapie dans l’attente des résultats du bilan diagnostic
Pas de corticothérapie systématique, à discuter avec le référent avec les résultats du bilan diagnostic
Antipyrétique et antalgie par paracétamol
Antibiothérapie probabiliste (Béta-lactamine + inhibiteur de béta-lactamase +/- Vancomycine en présence d’un cathéter veineux central) à débuter après la réalisation d’un bilan infectieux minimal (hémocultures, ECBU, prélèvement orienté par la clinique)
Prise en charge des défaillances
Surveillance clinico-biologique rapprochée
Indication d’une corticothérapie
Pas recommandée en l’absence de bilan préalable
Conduite à tenir par rapport à l’immunothérapie
Suspendre si signes de gravité
Reprise à discuter lors de la normalisation des symptômes
Pharmacovigilance
Pour faciliter le processus de déclaration, l’équipe de pharmacovigilance de REISAMIC est disponible pour vous aider
en semaine, de 9h à 18h au : 01 42 11 61 00
par email : phv@gustaveroussy.fr
ou sur le site https://reisamic.fr
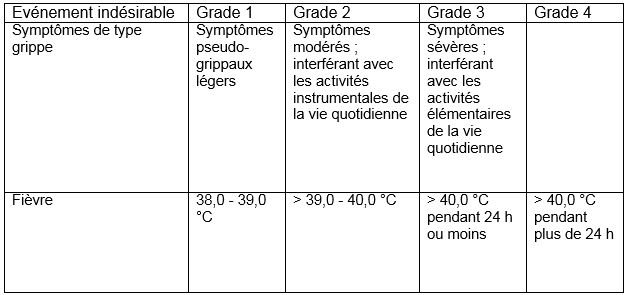
CTCAE v4
Flu like symptoms, fever
(cliquer sur l'image pour agrandir)