Ophtalmo. - Uvéite dysimmunitaire
Fréquence rapportée
Ipilimumab : peu fréquent (≥ 1/1 000 à < 1/100)
Nivolumab : peu fréquent (≥ 1/1 000 à < 1/100)
Pembrolizumab : peu fréquent (≥ 1/1 000 à < 1/100)
Symptômes
Symptômes d’appel caractéristiques
Douleur modérée à moyenne
Rougeur oculaire marquée
prédominante autour de la cornée (cercle périkératique)
Baisse de vision très variable (de minime à très important)
Signes cliniques à rechercher
Recherche de signes associés aux maladies systémiques (Voir liste en annexe)
Signes de gravité
Douleurs intenses
Début explosif
Photophobie majeure
Recherche antécédents
- Antécédents ophtalmologiques : sclérites ou uvéites
- Antécédents d’infections virales (herpès, zona, CMV, tuberculose, toxoplasmose, Lyme)
- Antécédents de maladies rhumatismales (Spondylarthrite ankylosante, Behçet)
- Antécédents pulmonaires (sarcoïdose, tuberculose)
- Antécédents dermatologiques : érythème noueux
Diagnostics différentiels
Diagnostics différentiels fréquents en oncologie
Uvéite néoplasique
Autres diagnostics différentiels dysimmunitaires à évoquer
Maladie de système avec uvéite : spondylarthrite ankylosante, maladie de Behçet, sarcoïdose, rhumatisme psoriasique, lupus
Autres diagnostics différentiels à évoquer
Uvéite infectieuse : Lyme, tuberculose, toxoplasmose, syphilis, CMV, herpès, zona
Uvéite toxique : rifabutine, quinolones
Explorations complémentaires
Bilan biologique à réaliser
Aucun recommandé
Sérologies infectieuses
TPHA VDRL et quantiféron systématique
Après avis spécialisé : VIH, VHB, VHC, HSV, VZV,, CMV, sérologie toxoplasmose, lyme, EBV, HTLV
Bilan immunologique
Après avis spécialisé :
Typage HLA (B27, B5, A29), anti-nucléaires, anti DNA , anti RNP, anti-Scl 70
Explorations complémentaires
Angiographie rétinienne
OCT
Prélèvement du vitré, de l’humeur aqueuse
Selon orientation étiologique
Avis spécialisé
Indication d’un avis spécialisé
Systématique, avis urgent
Référent avis spécialisé
Si avis spécialisé nécessaire : coordonnées du référent pour les toxicités sous immunothérapies – Gustave Roussy
Avis urgent (tél) ou semi-urgent (email)
Médecin Ophtalmologue, Hôpital Bicêtre, Le Kremlin Bicêtre :
Dr. Emmanuel BARREAU
Tel. : 01.45.21.27.99
Fax : 01.45.21.22.46
Internes (urgences) : 01.45.21.21.21 (poste14478)
Email : emmanuel.barreau@aphp.fr
Prise en charge
Prise en charge thérapeutique
URGENCE thérapeutique : Prise en charge ophtalmologique en urgence indispensable, menace de l’intégrité oculaire
Suspendre l’immunothérapie dans l’attente de l’évaluation par le spécialiste référent
Transfert en ophtalmologie pour discuter hospitalisation
Pas de corticothérapie systématique
Dans l’attente :
Antalgiques par voie générale
Pas de collyres mydriatiques (aggravation d’un éventuel Glaucome par FA)
Après avis spécialisé :
Corticoïdes locaux (collyres +- injections péri oculaires)
Corticoïdes généraux, si pas d’origine infectieuse (sinon, traitement adapté)
Traitement anti-infectieux ou anti-parasitaire selon étiologie
A distance : surveillance clinique à chaque cure : réponse au traitement, risque de ré-évolutivité
Discuter l’arrêt de l’immunothérapie concernée après avis ophtalmologique en fonction d’une éventuelle menace visuelle.
Pharmacovigilance
Pour faciliter le processus de déclaration, l’équipe de pharmacovigilance de REISAMIC est disponible pour vous aider
en semaine, de 9h à 18h au : 01 42 11 61 00
par email : phv@gustaveroussy.fr
ou sur le site https://reisamic.fr
Cas rapportés dans la littérature
Nallapaneni, N. N., Mourya, R., Bhatt, V. R., Malhotra, S., Ganti, A. K., & Tendulkar, K. K. (2014). Ipilimumab-induced hypophysitis and uveitis in a patient with metastatic melanoma and a history of ipilimumab-induced skin rash. Journal of the National Comprehensive Cancer Network : JNCCN, 12(8), 1077–1081.
Robinson, M. R., Chan, C.-C., Yang, J. C., Rubin, B. I., Gracia, G. J., Sen, H. N., et al. (2004). Cytotoxic T lymphocyte-associated antigen 4 blockade in patients with metastatic melanoma: a new cause of uveitis. Journal of Immunotherapy, 27(6), 478–479.
de Velasco, G., Bermas, B., & Choueiri, T. K. (2015). Auto-immune arthropathy and uveitis as complications from PD-1 inhibitor. Arthritis & Rheumatology, n/a–n/a. http://doi.org/10.1002/art.39406
Miserocchi, E., Cimminiello, C., Mazzola, M., Russo, V., & Modorati, G. M. (2015). New-onset uveitis during CTLA-4 blockade therapy with ipilimumab in metastatic melanoma patient. Canadian Journal of Ophthalmology/Journal Canadien D'ophtalmologie, 50(1), e2–e4. http://doi.org/10.1016/j.jcjo.2014.10.010
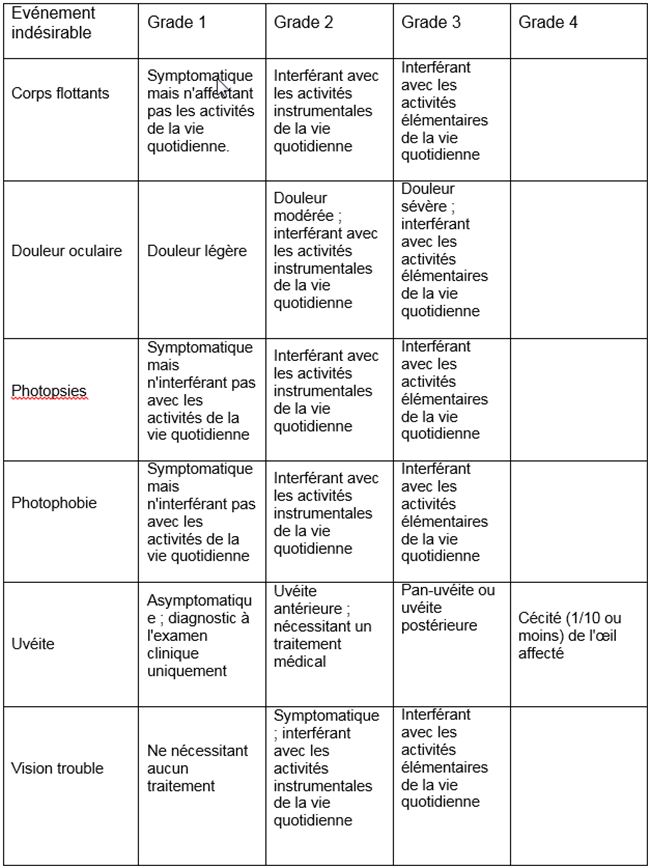
CTCAE v4
Floaters, Eye pain, Flashing lights, Photophobia, Uveitis, Blurred vision
(cliquer sur l'image pour agrandir)