Lettre type médecin traitant
Votre patient(e)
reçoit actuellement une immunothérapie par
dans le cadre de
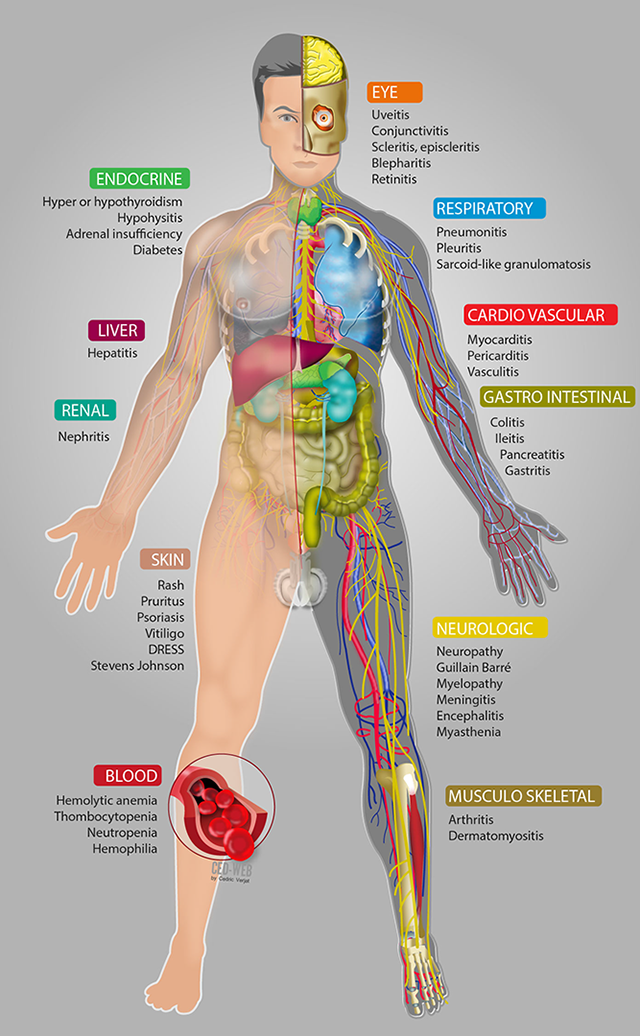
Toute immunothérapie est susceptible d'augmenter le risque de survenue de pathologies auto-immunes extrêmement variées et en particulier :
- pneumopathie inflammatoire d'origine immunologique
- colite d'origine immunologique
- hépatite d'origine immunologique
- néphrite d'origine immunologique ou dysfonctionnement rénal
- endocrinopathies d'origine immunologique : hypophysite, dysthyroïdie, diabète, insuffisance surrénalienne, …
- rash d'origine immunologique
Et d’autres effets indésirables d'origine immunologique : neurologiques, hématologiques, ophtalmologiques, …
La prise en charge de ces toxicités dysimmunitaires est spécifique et parfois urgente. Elle nécessite impérativement une coordination sans délai avec l’équipe soignante prescriptrice.
Tout nouveau symptôme ou dégradation de symptômes pré-existant doit au minimum être surveillé de façon attentive voire être exploré afin de déterminer son étiologie et d’éliminer une cause dysimmunitaire qui pourrait être aggravée par la poursuite de l’immunothérapie.
Les patients doivent être continuellement surveillés car un effet indésirable sous immunothérapie peut survenir à tout moment : au début, pendant ou après l'arrêt du traitement. En l’absence d’un recul suffisant, il est actuellement admis que cette surveillance doit se poursuivre au moins pendant l’année suivant l’arrêt de l’immunothérapie.
Contrairement aux toxicités habituellement observées en oncologie avec les chimiothérapies ou les thérapies ciblées qui sont habituellement rapidement réversibles à l’arrêt du traitement, il est considéré que l’identification et le traitement précoce des effets indésirables dysimmunitaires sont essentiels pour limiter la durée et la sévérité des pathologies dysimmunitaires induites.
Les patients en cancérologie pouvant présenter des séquelles de toxicités de traitements reçus antérieurement, il convient de considérer comme suspecte toute aggravation de ces séquelles. L’examen clinique, les examens biologiques et les imageries réalisée au baseline (avant de débuter l’immunothérapie) serviront donc de référence pour toute anomalie survenant sous traitement.
Sur la base de la sévérité de l'effet indésirable, le traitement par immunothérapie peut être suspendu, et des corticoïdes administrés.
Si une immunosuppression par corticoïdes est utilisée pour traiter un effet indésirable, une décroissance progressive des doses sur une période d’au moins un mois doit être initiée à partir de l'amélioration. Une diminution trop rapide des doses peut entraïner une aggravation ou une rechute de l'effet indésirable.
Une prophylaxie antibiotique par BACTRIM doit être utilisée pour prévenir les infections opportunistes chez les patients recevant des médicaments immunosuppresseurs.
En cas d'effet indésirable grave récurrent d'origine immunologique, ou pour tout effet indésirable d'origine immunologique pouvant menacer le pronostic vital, l’immunothérapie est définitivement arrêtée.
Illustrations : Champiat, S. et al. (2015). Management of Immune Checkpoint Blockade Dysimmune Toxicities: a collaborative position paper.Annals of Oncology ; http://doi.org/10.1093/annonc/mdv623
Pathologies auto-immunes potentiellement sévères et nécessitant par conséquent une prise en charge précoce et adaptée :
Colite auto-immune avec risque de perforation
Il convient de déceler l’apparition de diarrhées et d’autres symptômes de colites, tels que des douleurs abdominales et la présence de mucus ou de sang dans les selles. Une étiologie infectieuse et toute autre pathologie liée à la maladie doivent être éliminées.
Il n’est pas recommandé de débuter un traitement ralentisseur du transit sans avis spécialisé auprès de l’équipe oncologique.
Pneumopathie interstitielle avec insuffisance respiratoire aigüe
Il convient de déceler une dyspnée, hypoxie, dégradation de l’état respiratoire modifications radiologiques (ex : opacités focales en verre dépoli, infiltrats localisés). Une étiologie infectieuse et toute autre pathologie liée à la maladie doivent être éliminées et nécessite le plus souvent la réalisation d’une fibroscopie bronchique.
Endocrinopathies auto-immunes
Des endocrinopathies sévères, incluant hypothyroïdie, hyperthyroïdie, insuffisance surrénale, hypophysite, diabète, et acidocétose diabétique ont été observées. Pour ces raisons, tout patient en cours de traitement par immunothérapie subit un dosage systématique de la TSH, T3,T4 à intervalles réguliers.
Il convient de déceler l’apparition de signes et symptômes d'endocrinopathie : fatigue, céphalées, modifications de l'état mental, douleurs abdominales, transit intestinal inhabituel, et hypotension, ou symptômes non spécifiques qui peuvent ressembler à d'autres causes telles que métastases cérébrales ou maladie sous-jacente.
Rash d'origine immunologique
Des rash sévères (DRESS, syndrome de Stevens Johnson), pouvant être d'origine immunologique, ont été observés.
Hépatite
Il convient de déceler l’apparition de signes et symptômes d’hépatite, tels que des augmentations des transaminases et de la bilirubine totale. Une étiologie infectieuse et toute autre pathologie liée à la maladie doivent être éliminées.
Néphrite ou dysfonction rénale
La plupart des patients ont présenté des augmentations asymptomatiques de la créatinine sérique. Toute autre étiologie liée à la maladie doit être écartée.
En cas de toxicité auto-immune suspectée, il convient de se mettre en contact avec l’équipe oncologique référente du patient afin d’organiser une prise en charge spécialisée de la toxicité si nécessaire.
Il n’est pas recommandé de débuter une corticothérapie sans avis spécialisé auprès de l’équipe oncologique.
En cas de prise en charge ambulatoire, il est essentiel d’assurer une surveillance clinique voire para-clinique régulière, au minimum hebdomadaire, et d’informer le patient de la nécessité de re-contacter l’équipe médicale en cas de nouveaux symptômes ou de dégradation des symptômes.